理学療法士や作業療法士、言語聴覚士といったリハビリテーション業界に携わるセラピストの皆さんであれば必ず意識するであろう『エビデンス』ですが、実は一定数の方はこのエビデンスを誤って解釈している可能性があります。
そこで今回は…
- エビデンスの誤った解釈とは?
- なぜエビデンスを誤って解釈しやすいのか?
- エビデンスの正しい解釈とは?
この点について分かりやすく解説していきます。
「エビデンスを正しく理解すること」は、ある種それを武器としている理学療法士や作業療法士、言語聴覚士の方においては確実に抑えておきたいところになるためこの記事でしっかり理解を深めていきましょう。
【療法士の多くが勘違い?】エビデンスのレベルを正しく理解しよう
エビデンスの誤解釈とその背景
はじめに、今回お伝えしたい結論から先に述べます。
一定数の療法士の皆さんがエビデンスをどんな風に誤って解釈しているのか。
それは、「RCTほどエビデンスの質が高く症例報告などのシングルケースはエビデンスの質が低い」という誤解です。
なぜこれが誤解なのか、というのはこの後話すとしてまずは「なぜこのような誤解釈をしてしまいやすいのか?」という背景について紐解きます。
この背景要因は養成校時代の国家試験問題にあると僕は考えていて、早速ですがまずはこちらの問題をご覧ください。
実際の国家試験問題で出題されていた問題
過去問題【理学療法士】
第54回 午後 第21問
最もエビデンスレベルが高いのはどれか
1.無作為化比較試験
2.コホート研究
3.症例集積研究
4.症例対照研究
5.症例報告
この問題の回答なんですが、これ答えは【1】になります。
つまり、5つの選択肢の中においてエビデンスレベルが最も高いのは『無作為化比較試験』ということになるわけです。
なぜ、無作為化比較試験がエビデンスレベルが高いのか?
その理由は、この図で説明できます。
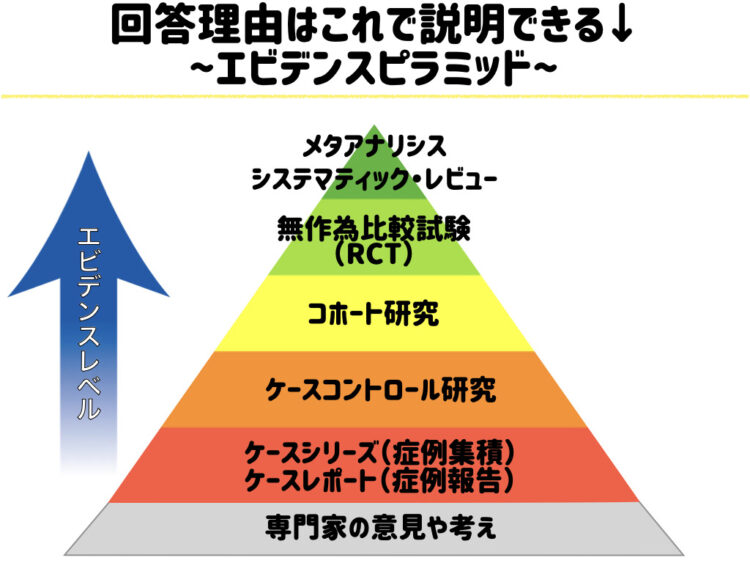
これはエビデンスピラミッドというもので、よりエビデンスレベルの高いものほど、(無作為化比較試験やシステマティック・レビュー)上位にきています。
一方で、症例報告や専門家の意見はこのエビデンスピラミッドでいうと下位にきているのが分かります。
で、問いとしては「最もエビデンスレベルが高いのはどれか?」なので学生の頃であればRCTほどエビデンスのレベルが高く症例報告などはエビデンスのレベルが低いと解釈してもおかしくありません。
RCTやシステマティック・レビューしか勝たん説が横行している
エビデンスピラミッドを用いてエビデンスのレベルを説明すると、どうしても「症例報告よりも無作為化比較試験の方がエビデンスレベルが高いよー」という解釈になってしまうんですが、そうすると一定数の方からこんな主張が飛んでくることがあります。
 セラピスト
セラピスト症例報告の論文なんてエビデンスレベルで言うと下の方にあるんだから、あまり信用できないね。やっぱRCTやシステマティック・レビューじゃないとダメだよ。
と、こんな風に「RCTやシステマティック・レビューしかエビデンスとしては信用できない。それしか勝たん」みたいな状態になるんですね。
繰り返しですが、これは誤解です。
この誤解を解くために、「ランダム化比較試験とは何なのか」を一旦整理しておく必要があるのでこれから簡単に解説します。


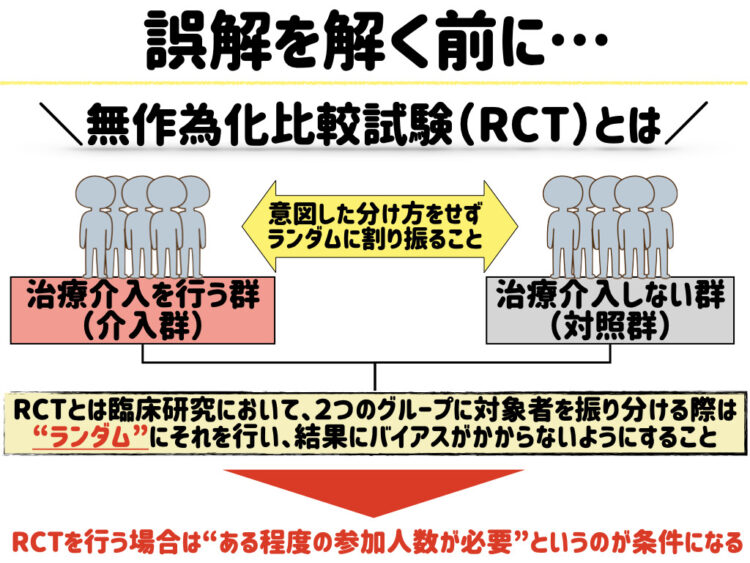
ランダム化比較試験とは
ランダム化比較試験(RCT)とは、臨床研究において2つのグループに対象者を振り分ける際、その振り分け手続きをランダム(無作為)に行う研究デザインのことです。
なぜ対象者の振り分けをランダムに行うかというと、「より信憑性の高い結果が得られやすいようにするため」であり、仮に2つのグループの対象者を何らかの意図を持って振り分けた場合、結果にバイアス(偏り)がかかり結論が歪んでしまう可能性があるのです。
なので、ランダム化比較試験という研究デザイン自体はすごく良いのですが、一方で研究デザインとしてランダム化比較試験を採用するためにはいくつか越えなければならない壁があり、その一つが『規模感』です。
「対象者をランダムに振り分ける」ためには当然ですが、一定数の規模(参加人数)がなければ成立しません。
そうすると、理想はランダム化比較試験で研究を行いたいが物理的にそれができないというケースが存在します。
これが、エビデンスの誤解を生み出す大きなポイントになるのでここではその例を2つお伝えします。
ランダム化比較試験が行えないケース
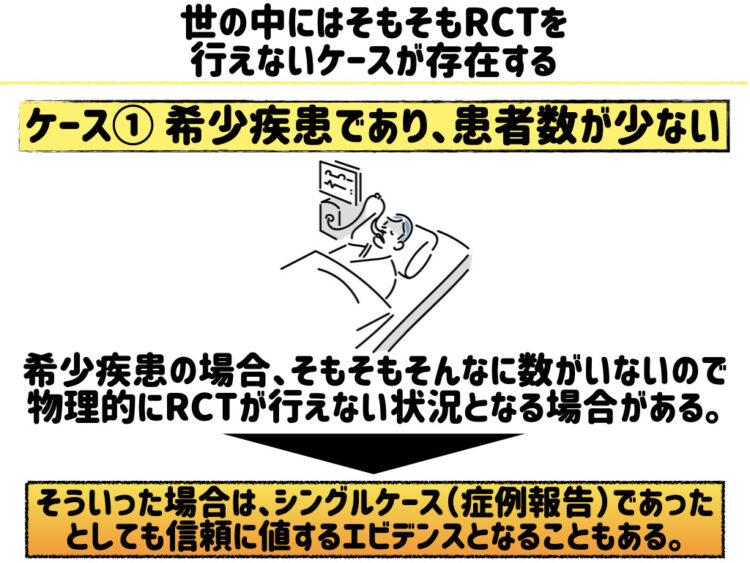
① 希少疾患であり患者数が少ない
ランダム化比較試験の方が信憑性の高い結果を導き出しやすいので、理想はその研究デザインを採用したいんですが上記でお伝えした通り、ランダム化比較試験は母数があまりにも少ないと実施しにくいです。
そうするとです。
例えば、研究しようと思っている疾患が希少疾患で「対象者が1〜2人しかいない」などした場合、ランダム化比較試験をやろうにも物理的にできない状況になることがあります。
そのため結果として、シングルケーススタディによる研究デザインを選択せざるおえなかったりするわけです。
しかし、だからと言ってこの報告が信用できないということはなく、希少疾患であればシングルケースも時として重要なエビデンスになり得ることがあるのです。

② 倫理的な問題により実施できない
もう一つ。「倫理的な問題によってランダム化比較試験を実施できない」という状況も時としてあります。(むしろ多いかも)
これは、臨床現場を想像していただければなんとなく理解できると思うのですが、RCTを行うということは『介入あり群』と『介入なし群』といったようにランダムに2つのグループに振り分けられることになります。
そうすると、『介入あり群』は良いとしても『介入なし群』は“本来受けられる治療なり介入を受けられないということになるけど、これって倫理的に大丈夫なの?”という側面が出てくるわけです。
これも一つの「ランダム化比較試験を行いたいが実施できない」状況として出てくるわけです。

症例報告だからといって質が劣っているわけではない
以上のことから、何を伝えたいかというと…
確かにRCTやシステマティック・レビューの方が母数が多かったりするのでエビデンスレベルは高いと解釈されますが、だからといって「症例報告が劣っているか?」というとそういうわけではありません。
先ほどの例でも見たように、ランダム化比較試験を行いたくても症例数が少なく物理的にそれができないケースもあるのです。
だからこそ、エビデンスきちんと理解する上で大切なこと。
それは、ランダム化比較試験にも症例報告にもそれぞれメリットとデメリットがあったり、それぞれが担う役割があるだけで、研究デザインそのものに優劣があるわけではないということです。
症例報告も社会に対して十分な価値を提供しているわけなので、もしそういった機会があればどんどん学会発表を行ったり、論文化していければ良いのではないかと個人的には思っています。




コメント