活動量の低下と痛みの慢性化の関係性を示した研究報告は数多く上がっていて、例えばEllingsonらが行った研究だと…
健康な女性を対象に『身体活動レベル』と『熱刺激による痛みの平均強度や不快感』との関係を評価しました。
Exercise therapy for chronic pain.Kroll HR,2015
その結果、身体活動に関する推奨事項(中強度の有酸素運動を週150分以上、または活発な有酸素運動を週75分以上)を満たしている参加者は、活動レベルを満たしていない参加者に比べて、熱刺激に対する痛みの強さや不快度が有意に低いことが明らかになりました。
このように、「活動量が低下すると痛みを感じやすくなる」みたいな話しは事実として存在していて、いまこの記事を見てくださっている臨床家の皆さんも何となく「確かにそんな気がする」と心当たりがある感覚ってないでしょうか?
ただ、この話しを進めていく上で抑えておきたいこと。
それは、「なぜ身体活動量が低下すると痛みを感じやすいのか?」という事実の後ろに隠れた背景です。つまり『Why?』ですね。
そこで、今回はこのWhy?の部分を明らかにするために一つ生理学的なメカニズムについて解説していきたいと思います。
ぜひ、最後までご覧頂き明日の臨床に活かして頂けると幸いです。
- 痛みのリハビリテーションに携わっているセラピストの皆さん
- 「身体活動量が低下するとなぜ痛みを感じやすいのか」というメカニズムを知りたい方
【痛みの生理学】身体活動量が低下すると痛みを感じやすくなる理由
\結論/炎症性サイトカインが発生しやすくなるから
細かいメカニズムをお伝えする前に、まずは結論から。
-身体活動量が低下すると痛みを感じやすくなる理由-
それは、身体活動量が低下している人の筋肉に『炎症性サイトカイン』という炎症誘発物質が発生しやすくなるから(Kathleen.2018)です。
炎症性サイトカインとは
炎症性サイトカインとは、炎症誘発物質の一つで組織における炎症を加速させる。
インターロイキン(IL)、腫瘍壊死因子(TNF)などがある。
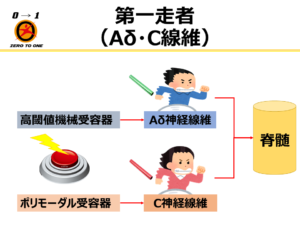
不活動状態が生じると炎症性サイトカインが体内(特に筋肉)に増え、それら物質に侵害受容器が反応した結果、痛みの伝導路がスタートし痛みを知覚しやすくなる。
すごくざっくり言うとこういった流れです。
では、ここでもう一つ気になること。
それは、「一体誰が炎症性サイトカインを放出しているのか?」という疑問です。
炎症性サイトカインも親玉がいないわけじゃありません。彼らを放出する大元がいて、そいつは一体誰なんだという話ですね。

炎症性サイトカインを放出するのは『マクロファージ』
炎症性サイトカインを放出する親玉。この正体というのは『マクロファージ』です。
 セラピスト
セラピストえ、マクロファージが炎症を誘発するってこと?
マクロファージは、体内の細菌やウイルスを捕食してくれるし身体にとって良い働きをしてくれてるんじゃないの?
そう、その通りです。なんですが、ここで彼が一つだけ勘違いしていること。
それは、「炎症だってある種身体に良いことなんだよ」ということです。
彼は炎症が生じること=悪いことだという理解をしているようですが、実はそうじゃありません。
というのも、例えばインフルエンザやコロナウイルスに感染した時、体内で炎症反応が起きなかったらどうなると思いますか?
そうです。体内でウイルスが力を増し、あなたの身体はどんどん悪化していきます。
だからこそ、こうならないようにするためにマクロファージをはじめとする白血球が害となるウイルス達と戦ってくれるわけです。
で、この戦いがまさに炎症反応なわけです。
マクロファージには2種類ある
今回の話しだと、おそらくここが一番新しい知見ではないかと思います。
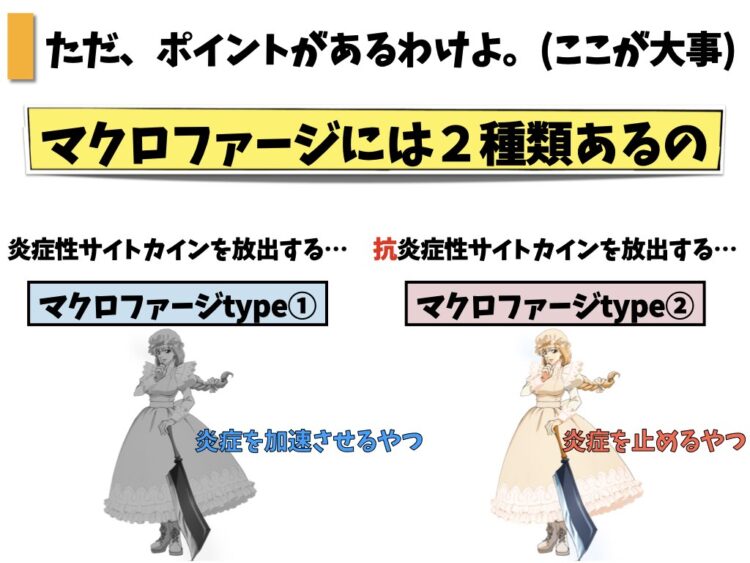
というのが、実はマクロファージは2種類存在するのです。(すごく大事)
それが、マクロファージtype1とマクロファージtype2です。
先ほど、「マクロファージは炎症性サイトカインを放出する」と述べましたが、厳密にいうとこれは『マクロファージtype1』の話しです。
では、マクロファージtype2は何をするのか?
というと、マクロファージtype2は抗炎症性サイトカインを放出するのです。
見落とさないでくださいね。『抗』炎症性サイトカインです。
抗炎症性サイトカインは炎症性サイトカインとは逆の作用をもっていて、要するに炎症を止める役割があります。
つまり、同じマクロファージでも炎症を加速するものもあれば炎症を止める機能を持つものもあるということですね。

活動的な人にはマクロファージtype2が多い
ここまで説明してきた内容を少しまとめます。
「不活動状態の人の筋肉には炎症性サイトカインが発生しやすい」と冒頭で解説しましたがこれは言い換えると…
不活動状態の人の筋肉にはマクロファージtype1が発生しやすいということが言えるわけです。
では、逆に日常的に活動量が高い人はどうなっているかというと…そうです。
活動量が高い人にはマクロファージtype2が発生しやすいのです。
この事実は、科学的に証明されていてそれを示した研究が以下の論文です。
以下の図は、日常的に不活動状態が続いている人の筋肉の状態と、日常的に運動を行っている人の筋肉の状態を示した模式図です。
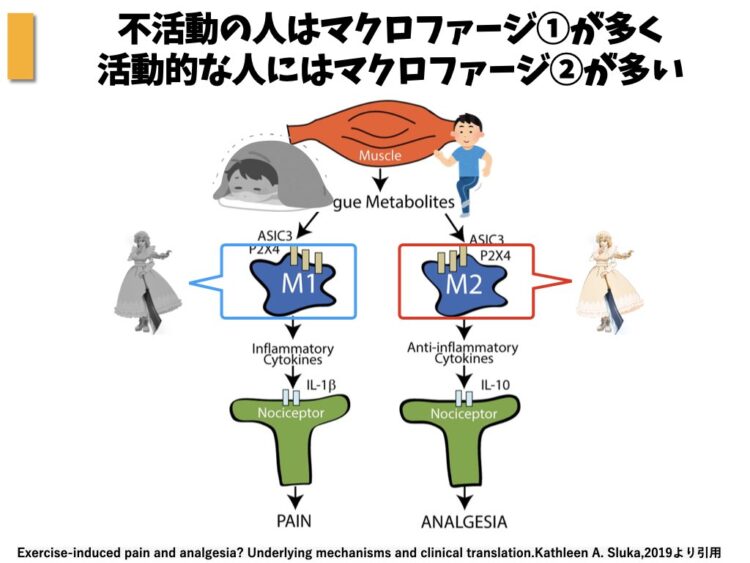

M1はマクロファージtype1であり、M2はマクロファージtype2です。
これを見ると、やはり不活動状態の人の筋肉にはM1が多く、活動的な人の筋肉にはM2が多いことが分かるかと思います。
痛みのリハビリテーションを進めていく際は『活動量』を追うのが大切
今回の記事を通して臨床へ応用できるポイントは2つです。
臨床への応用ポイント①
痛みのリハビリテーションを進めていく上で、『活動量』に評価するのはすごく大切であること。
痛みに関する臨床相談などを行わせて頂く際、稀に相談者の方から…



痛みの患者様に対して活動量の評価を行う理由って何ですか?痛み自体から注意を逸らすためですか?
という趣旨の質問をいただくことがあります。
これ、後半部分に関しては正解で、痛みというのはどこまで行っても『主観的』な問題なので、これをアウトカムにしてしまうと日によって大きく変動してしまうんです。
その結果、痛みが強い時は患者様もセラピストも痛みばかりに注意が向いてしまい「上手くいってる感」をお互い掴めないんですね。
かつ、痛みがある方の多くは「運動すると痛くなる」といった誤った認知を抱いているケースがあることから、活動量(パフォーマンス)をアウトカムにすることによって、ある種痛みから注意を逸らすということに加え、『運動する=痛くなる』というような誤った認知の是正を行うことが可能になるわけです。
だからこそ、例えば腰痛であれば『Roland-Morris Disability Questionnaire:RDQ』や『Oswestry Disability Index:ODI』など腰痛特異的な活動量評価を行うことが大切になってくるのです。




慢性疼痛のリハビリテーションには運動療法が欠かせない
2つ目のポイント、それが『運動療法』ですね。
臨床への応用ポイント②
慢性疼痛含め、痛みのリハビリテーションを進めていく上で『運動療法』は必須であるということ。
なぜならば、痛みによって動かなくなる(不活動状態が進む)とマクロファージtype1が増え、さらに痛みを感じやすくなるからです。
だからこそ、痛みを患っている場合においても可能な限り運動療法を行っていくことがとても重要になるのです。
ただし、だからと言って痛みがある部位をガンガン動かせば良いかというとこれも違います。
最初から患部を動かす必要はなく、例えば下肢に痛みがある場合はまずは上肢の運動からスタートしてもOKです。
この辺りは丁寧に患者教育を行っていきながらセラピストと患者様の間で最適解となる運動量と負荷量を設定していく必要があるかと思います。
痛みを患う患者様に対する患者教育については以下の記事で解説していますので、ご興味あれば合わせてご覧ください。


それでは、今回お伝えしたい内容は以上となります。
少しでも皆様の臨床が前に進むこと、心から祈っております。
参考文献
1)Exercise therapy for chronic pain.Kroll HR,2015
2)Exercise-induced pain and analgesia? Underlying mechanisms and clinical translation.Kathleen A. Sluka,2019


コメント